
The Use of Medicinal Plants and Phytotherapy in Managing Depression as a Means of Suicide Prevention in Adolescents and Young Adults
Celio Bispo de Souza1, Gracilma Assunção Souza2
Endereço correspondente: celiobisposauza86@gmail.com
Publicação: 23/04/2025
DOI: 10.55703/27644006050110
Download PDF – Português (Disponível em breve)
Download PDF – English (Available soon)

RESUMO:
Esta pesquisa está baseada em evidências científicas na área de saúde mental dos adolescentes e jovens brasileiros que apresentam depressão com episódios de suicídio. O controle da depressão com episódio de suicídio em adolescentes e jovens entre a faixa etária de 15 a 29 anos de idades pode ser realizado por meio de tratamento da medicina tradicional com plantas medicinais e fitoterapia na competência de multiprofissionais da saúde aprovado por seus conselhos profissionais através de resoluções ou lei. Objetivos da pesquisa: Determinar os fatores de risco da depressão em adolescente e jovem com a finalidade de evitar o suicídio. Determinar quais plantas medicinais e fitoterápicos são indicadas no tratamento da depressão. Metodologia: Esta pesquisa apresenta as seguintes características: Dados secundários, qualitativa, reflexiva e argumentativa, dados de coletas bibliográficas com análise de conteúdo. Os dados informativos são coletados em plataforma como google acadêmico, revista de publicações cientificas multiprofissionais, Scielo Brasil, repositórios universitários, Biblioteca virtual em saúde (BVS). Considerações finais: a conclusão desta investigação cientifica está nas considerações finais, pois a investigação responde aos problemas desta pesquisa, sendo que a depressão relaciona com o suicídio em adolescente e jovem, onde a prática do suicídio consumado ocorre mais em adolescentes e jovens do gênero masculino, sendo este transtorno mental que afeta o humor, chamado de depressão. Assim há distintas etiologias associados a diferentes fatores de riscos como fatores sociais, genéticos, bioquímicos e psicológicos. A depressão já é um problema de saúde pública globalizado. Quanto ao tratamento da depressão com plantas medicinais e fitoterapia, é uma opção medicinal eficaz, pois sua finalidade é elevar os níveis diminuídos dos neurotransmissores do cérebro como dopamina, serotonina e noradrenalina.
Palavras-chave: Adolescentes e jovens, depressão, suicídio, plantas medicinais e fitoterapia.
ABSTRACT:
This research is based on scientific evidence in the area of mental health of Brazilian adolescents and young people who have depression with suicide episodes. The control of depression with suicide episodes in adolescents and young people between the ages of 15 and 29 years can be carried out through traditional medicine treatment with medicinal plants and phytotherapy in the competence of multi-health professionals, approved by their professional councils through resolutions or law. Research objectives: To determine the risk factors for depression in adolescents and young people in order to avoid suicide. Determine which medicinal plants and herbal medicines are indicated in the treatment of depression. Methodology: This research has the following characteristics: Secondary data, qualitative, reflective and argumentative, data from bibliographic collections with content analysis. The informative data is collected on a platform such as google scholar, journal of multiprofessional scientific publications, Scielo Brazil, university repositories, Virtual health library (VHL). Final considerations: the conclusion of this scientific investigation is in the final considerations, as the investigation responds to the problems of this research, and depression is related to suicide in adolescents and young people, where the practice of completed suicide occurs more in adolescents and young men of the male gender, this mental disorder that affects mood, called depression. Thus, there are different etiologies associated with different risk factors such as social, genetic, biochemical and psychological factors. Depression is already a globalized public health problem. As for the treatment of depression with medicinal plants and phytotherapy, it is an effective medicinal option, as its purpose is to raise the decreased levels of brain neurotransmitters such as dopamine, serotonin and noradrenaline.
Keywords: Adolescents and young people, depression, suicide, medicinal plants and phytotherapy.
- INTRODUÇÃO
Desde século I DC (depois de cristo), há registro de pessoa que autolesiona por métodos diferentes e que resulta em morte da própria vida, ou provoca autohomicídio por sua própria vontade (Alexandrino, 2018). Para Moutier (2023) o comportamento suicida inclui o suicídio consumado, a tentativa de suicídio e a ideação suicida (pensamentos e ideias). As causas do suicídio em adolescentes e jovens são multifatoriais, entre as multifatoriedade etiológicas, a biopsicossocial é comum, isto é, os fatores sociais de perturbações mentais (estresse, bullying, cyberbullying, racismo, violência psicológica, familiar e sexual, discriminação de gênero, e entre outras) contribui para desencadear os transtornos mentais de humor, alterações bioquímicas e suicídio. Os fatores patológicos que contribuí a estimular ou praticar o suicídio entre adolescente e jovem na faixa etária de 15 a 29 anos de idade (OPAS, Organização Pan Americana de Saúde, 2024) envolve causas sociais, antecedente familiar, doenças mentais. Dessa forma, a depressão maior é um transtorno de humor que pode afetar qualquer pessoa, independente de gênero, nível de escolaridade, posição social, cor, idade, e segmento religioso. Assim sendo, a depressão afeta qualquer fase da vida. Assim na adolescência e juventude a depressão e suicídio estão relacionados (IPES, 2024; Chachamovich etal, 2009).
Dê acordo com a UNICEF (Fundo das Nações Unidas para a Infância) na América Latina 16 milhões de adolescente apresenta transtorno mental em especial a depressão que é um estímulo ao suicídio, isso equivale a 15% nos adolescentes latinos entre 10 a 19 anos de idade (Paúl,2019). O IEPS (2024), instituto de estudos para a política em saúde, em seis anos a quantidade de jovens com depressão no Brasil dobrou, pois, a prevalência da depressão entre jovens nesta faixa etária (18 a 29 anos de idade cresceu de 5,6% em 2013 para 11,1% em 2019. Conforme UNICEF (2023), Mais de 10 adolescentes tiram a própria vida diariamente na América Latina. O suicídio é a terceira principal causa de mortes na faixa etária de 15 a 19 anos. Portanto esta é uma “geração deprimida” composta por adolescente e jovem, cada vez mais em uso de antidepressivos convencionais (Paúl, 2019). Assim os fatores psicossociais são causa de doenças mentais em adolescentes, jovens e adultos no Brasil que levam a depressão que é um fator de risco para o suicídio. Luciana Barrancos (IPES, 2024) reforça a importância de cuidar da saúde mental dos adolescentes e jovens, pois a falta de atenção agora pode resultar em custos maiores para todos no futuro. Durante a pandemia de Covid-19, a crise econômica e os altos índices de desemprego impactaram significativamente a saúde mental dos adolescentes e jovens brasileiros. Lucina Barrancos (IPES,2024), menciona que a prevalência de casos de depressão já havia dobrado antes da pandemia e que a situação piorou com a crise sanitária e econômica iniciada em 2020. Além disso, a perda do emprego por um dos pais de uma familia aumenta a probabilidade de jovens serem diagnosticados com transtornos mentais. Portanto a falta de recurso financeiro no meio familiar gera insônia, preocupação, estresse, isolamento social, sofrimento mental que cursa com depressão e suicídio.
Os impactos da pandemia de Covid-19, da crise econômica e dos altos índices de desemprego não estão restritos ao universo dos adultos, pois também afetam a saúde mental dos adolescentes e as juventudes brasileira. A prevalência de casos de depressão já havia dobrado antes da pandemia e a situação pode ter se tornado ainda pior com a crise sanitária e econômica iniciada em 2020. A perda do emprego por um dos pais de família, aumenta a probabilidade de jovens serem diagnosticados com algum tipo de transtorno mental. Precisa olhar agora para a saúde mental dos adolescentes e jovens, estão adoecidos, pois em sua maioria sem cuidado. Não cuidar agora é mais oneroso para todos, afirma Luciana Barrancos (IPES, 2024, s/p).
Marques (2018), relata que os fatores biopsicossociais, vulnerabilidades sociais, distúrbios mentais, bullying e não aceitação da orientação sexual, vulnerabilidade diante das redes sociais e o uso excessivo de tecnologia, frustação familiar e depressão, pode gerar uma fuga de ideias e de pensamentos, com estímulo a idealização ao suicídio.
Dessa forma, esta pesquisa investiga os fatores psicossociais associado a depressão, pois são fatores de riscos que influenciam o suicido nos adolescentes e jovens entre a idade 15 a 29 anos de idade. Esta investigação, propõem tratamento da depressão através da utilização de plantas medicinais e fitoterapia para prevenir a prática do suicídio. O objetivo desta pesquisa é determinar os fatores de risco da depressão em adolescentes e jovens a evitar o suicídio. Determinar quais plantas medicinais e fitoterápicos são indicadas no tratamento alternativo da depressão. Esta pesquisa é uma investigação quantitativa e qualitativa, bibliográficas com dados secundários com análise de conteúdo. É uma pesquisa bibliográfica que coletas suas informações em revistas eletrônicas de publicações cientificas, google acadêmicos, repositórios de universidades, site Scielos e livros. É uma pesquisa baseada em evidência cientifica para uma resposta rápida, com apenas um revisor. A pergunta desta pesquisa é realizada com auxílio do acrônimo PICO da seguinte forma: A depressão tem relação com o suicídio (transtorno de humor) em adolescente e jovem na faixa etária de 15 a 29 anos? Na competência da biomedicina e farmácia, há tratamento com uso de plantas medicinais e fitoterapia no combate a depressão que evite o suicídio? Qual a contribuição da sociologia para o estudo em suicídio na área da saúde?
O problema nesta pesquisa envolve a saúde mental dos adolescente e jovens brasileiro, pois a quantidade da taxa de suicídios nesse desenvolvimento da vida está em aumento. Portanto justifica realizar esta pesquisa uma vez que a adolescência e juventude do Brasil estão em estado de vulnerabilidade social, são afetados por doenças crônicas mentais não transmissíveis de diversas etiologia, que pode desenvolver a depressão e consequentemente o suicídio. Justifica esta pesquisa, pois a OPAN (2024) relata que a doença mental que desenvolve o suicídio é a terceira principal causa de morte entre adolescentes e jovens. Quanto a hipótese desta pesquisa é a seguinte: A depressão pode levar a morte de adolescente e jovem na faixa etária entre 15 a 29 anos por meio do suicídio, pois a depressão tem influência ao suicídio consumado predominantemente em adolescente do gênero masculino.
- PRINCIPAIS FATORES DE RISCOS DA DEPRESSÃO E SUA RELAÇÃO COM O SUICÍDIO NOS ADOLESCENTES E JOVENS BRASILEIROS.
O suicídio é visto como um ato de morte que de forma direta ou indireta, é praticado pela própria vítima. Chachamovich etal (2009) em seu estudo psicossocial confirma que a depressão relaciona com o suicídio. O suicídio entre adolescente e jovem vem aumentando, sendo uma preocupação de saúde pública. Dentre os diagnósticos psiquiátricos associados a suicídio, a depressão maior é um transtorno de humor com maior destaque para o suicídio, assim o suicídio pode ser realizado por vários métodos como enforcamento, intoxicação por medicamento, pular de alturas, arma de fogo ou branca (Polakiennicz, 2021). Nas figuras 01 e 02, há evidência científica que os fatores psicossociais estão associados à depressão e ao suicídio. Na figura 02 a quantidade de pessoas que sofrem de depressão com pensamento de suicidar e maior daquelas pessoas que tem depressão sem pensamento de suicidar. Portanto nem todas as pessoas com depressão tem ideação do suicídio. Na figura 01, o transtorno de humor ou transtorno depressivo, tem maior risco à prática consumada do suicídio, justificando que a depressão ou transtorno de humor, é uma doença mental que pode desencadear o suicídio.
A depressão é uma alteração na saúde mental, é classificado no DMS V (manual diagnóstico e estatístico de transtornos mentais-5 (2014), pagina 155) como transtorno de humor. Portanto a depressão é o resultado de uma complexa interação de fatores sociais, psicológicos e biológicos. Pessoas que passaram por eventos adversos durante a vida (desemprego, luto, trauma psicológico) são mais propensas a desenvolver depressão. No pior dos casos, a depressão pode levar ao suicídio (Opas1, 2024). Na figura 01 têm vários fatores de riscos responsáveis por doenças mentais, destacando o transtorno de humor com 35,8%, visto que a depressão é um transtorno de humor e está relacionado ao suicídio. Em segundo lugar tem transtorno mentais por uso de substância que pode levar ao suicídio. Já em terceiro lugar a esquizofrenia é uma doença mental que apresenta nível baixo de dopamina e serotonina desencadeando a depressão que pode levar ao suicídio (Milhones e Freitas, 2023).
Figura 01: Principais fatores de risco de distúrbios mentais relacionado aos suicídios.

Fonte: G1(2018).
Brasil (2024) em seu estudo epidemiológico relata que a prevalência da depressão no Brasil está em torno de 15,5%, e a prevalência de depressão na rede de atenção primária a saúde é 10,4%, isoladamente ou associada a um transtorno físico. A época comum do aparecimento da depressão ocorre no final da 3ª década da vida, mas pode começar em qualquer idade. Conforme IEPS (2022) a prevalência de depressão em adolescente e jovem brasileiros é de 11,1% em 2019, e 3% deste quadro apresentam episódios depressivos com suicídios. OPAS (2024) e Braga etal (2019) relatam que depressão e suicídio em adolescente e jovens estão fortemente associados, relatam que o suicídio tem como causa multifatorial, havendo um aumento de seis porcentos (6%) de suicídios entre jovem e adolescente em ano de 2022 no Brasil em relação ao ano de 2021, sendo uma das causas, a depressão.
A figura 02 tem um mesmo fator de risco qualitativos para grupos relacionados a alterações na saúde mental com ideia suicida e grupos de alteração na saúde mental sem ideias suicidas. Portanto o fator de risco ansiedade- depressão e isolamento-depressão apresentam maiores ideação suicida. Conforme Almeida etal (2018), Fatores de riscos psicossociais entre grupos sem comportamento de ideação de suicídio e grupos com ideação de suicídio nos adolescentes e jovens, os fatores psicossociais que diferenciam adolescentes e jovens sem ideação suicida de aqueles com ideação suicida são variados e complexos. Algumas pesquisas indicam que os jovens que apresentam ideação suicida tendem a ter níveis mais altos de ansiedade social e autoestima mais baixa. Em contraste, aqueles sem ideação suicida geralmente apresentam maior autoeficácia e relacionamentos familiares mais sólidos. Esses fatores podem ser influenciados por uma série de elementos, como experiências de vida, relações interpessoais, contexto familiar e ambiente escolar.
Figura 02: Fatores de riscos psicossociais entre grupos sem comportamento de ideação de suicídio e grupos com ideação de suicídio nos adolescentes e jovens: Legenda: M: Média; DP:
Depressão; Mdn: mediana.
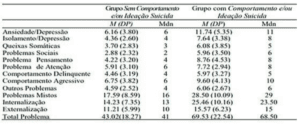
Fonte: Valadares (2018).
Segundo Brasil, (2022), A depressão é uma doença mental de elevada prevalência, portanto é a mais associada ao suicídio, tende a ser crônica e recorrente, principalmente quando não é tratada. Depressão é um transtorno mental associado a sentimentos de incapacidade, irritabilidade, pessimismo, isolamento social, perda de prazer, déficit cognitivo (memória e raciocínio ficam prejudicados), baixa autoestima e tristeza, que interferem na vida diária. Ela afeta as capacidades de trabalhar, dormir, estudar, comer, socializar, entre outros. Esse transtorno é caracterizado por sentimentos negativos e que persistem por pelo menos duas semanas, causando prejuízos (Sanar, 2024).
Portanto nem todos os suicídios entre adolescentes e jovens tem como causa primária a depressão, transtorno bipolar, esquizofrenia, há outras etiologias sociais envolvidos, como por exemplo, desemprego, divórcios, perda financeira e de bens, isolamento social, bullying, vítimas de discriminação racial e de gênero, gordofobia e familiares (Valadares, 2018). Estudos mostram a prevalência da depressão ao longo da vida, sendo mais frequente em gênero feminino a tentativa de suicidar chegando a 20% nas mulheres comparada a 12% aos homens, porém o suicídio consumado é mais comum no gênero masculino (Brasil, 2024; Opas1 2024; Baére e Zanello, 2018; New Brasil, 2014). Braga etal (2019) também relata fatores de risco que relacionam a depressão ao suicídio e são: tentativa prévia, transtorno de humor, isolamento social, tristeza profunda, abuso de drogas lícitas e ilícitas, ausência de apoio familiar, história familiar de doenças psiquiátricas, história familiar de comportamento suicida, doença física grave e/ou crônica, eventos estressores, orientação sexual. Polakiewicz (2021), relata outros fatores de riscos que se manifestam relacionados aos quadros depressivos e suicídios: Ter doença incapacitante; Receber diagnóstico de doença; Crises econômicas e dívidas familiares; Viver sozinho e sem perspectiva; Perda de laços familiares; Desemprego; Humilhação ou desonra; Luto ou perda de entes queridos; Agressividade e impulsividade; Histórico de internação com quadro depressivo; História de quadro depressivo ao longo da vida; Internação hospitalar; Ter transtornos psiquiátricos; Histórico de abuso de álcool e outras drogas; Histórico de tentativa de suicídio.
Assim sendo, os fatores de riscos biopsicossociais não suficiente para determinar se uma pessoa está sofrendo com depressão, e necessário fazer um diagnóstico bioquímico, conhecer a história clínica da pessoa, sintomatologia. A figura 03 descreve com clareza o diagnóstico sintomatológico da depressão, sendo que a ideação suicida é um dos sintomas depressivos.
Figura 03 Critérios utilizados para o diagnóstico do estado depressivo segundo DMS-5

Fonte: Leal e Capobianco (2022).
Leal e Capobianco (2022) concordam que antes de prescrever um tratamento especifico, deve saber realizar o diagnóstico da depressão correlacionado com o suicídio.
Assim Leal e Capobianco (2021) cita que a depressão é uma patologia cuja etiologia apresenta uma grande heterogeneidade, causada por diferentes fatores biológicos, genéticos, sociais, psíquicos e bioquímicos que pode resultar em tentativa de suicídio ou suicídio consumado. Portanto a prescrição de plantas medicinais e fitoterápicos no combate a depressão pode ser uma excelente alternativa na promoção a saúde.
- PRINCIPIAS ALTERAÇÕES FISIOPATOLÓGICA NA DEPRESSÃO NO SUICÍDIO, E APLICAÇÃO TERAPÊUTICAS PLANTAS MEDICINAIS E FITOTERAPIA.
Lafer e filho (1999) relatam que os sistemas monoaminérgicos se originam em pequenos núcleos no tronco cerebral e mesencéfalo e projetam-se difusamente pela córtex e sistema límbico. Dê acordo com Brasil (2024) na depressão maior, há uma alteração bioquímica cerebral. Esses sistemas são compostos por neurônios que contêm norepinefrina (NE), serotonina (5-HT) e dopamina (DA). Junto com a acetilcolina (ACh) eles exercem efeitos de modulação e integração. Portanto há evidências de deficiência de substâncias químicas cerebrais, chamadas neurotransmissores em pessoas com depressão e ideação suicida. Assim, a Noradrenalina (NE) Serotonina (5HT) e Dopamina (PA) são neurotransmissores que estão envolvidos na regulação da atividade motora, do apetite, do sono e do humor. Lafer e filho (1999) em seus estudos relatam que há um aumento dos ventrículos e alargamento dos sulcos corticais do cérebro, em pelo menos algumas populações com transtornos do humor unipolar e bipolar. Os achados dos estudos volumétricos sugerem a participação de estruturas pertencentes aos circuitos que conectam os lobos frontais aos gânglios da base (circuitos córtex-gânglios da base-tálamo-corticais) na fisiopatologia da depressão, principalmente do circuito pré-frontal e do circuito do cíngulo (circuito límbico). Quanto a neuropatológicos as alterações são: gliose, microlesões vasculares, perda de mielina ou aumento de água no espaço perivascular. Sanar (2024) cita que há outro fator importante, é o estresse crônico, capaz de desencadear alterações neuroendócrinas que culminam na diminuição da neurotransmissão “normal”; Distúrbios imunológicos que comprometem a imunidade celular podem gerar a liberação de interleucinas associadas a hipercortisolemia. Além disso, pode-se ocorrer desregulações nas emoções humanas por mudanças neuroanatômicas (no córtex pré-frontal, no cingulado anterior, no hipocampo e na amígdala (Arantes, 2024).
Para Valadares (2018) o desenvolvimento neuropsicológico nos adolescentes e jovens, o córtex pré-frontal (relacionado com a regulação emocional) desenvolve-se mais tardiamente que o sistema límbico (relacionado com as emoções), podendo levar a que nesta fase os adolescentes e jovens sejam mais propensos a comportamentos de risco de alteração de humor e emocional pela impulsividade que estas emoções poderão despertar, causando euforia pela vulnerabilidade social, familiar, ou outro gatilho que estimula a tristeza, isolamento social, dificuldade de socializar, desencadeando a depressão e pensamento suicida como meio de fuga por sentir dificuldade de gerenciar os fatores psicossocial (falta de emprego, abuso sexual, conflito familiar, rejeição de gênero, etc. ) que contribuem para a vulnerabilidade humana. A genética está envolvida na depressão e suicídio, além disso, dados de estudos com genes fornecem evidências convincentes de que os genes explicam apenas 50% a 70% da etiologia dos transtornos do humor.
O córtex pré-frontal foi a região cerebral mais avaliada pelos pesquisadores, pois as alterações em sua estrutura ou função podem ser extremamente relevantes no contexto do comportamento suicida. As alterações em mecanismos de plasticidade no córtex pré-frontal, afetadas pelos diferentes fatores de risco (sociais, culturais, psicológicos etc.), podem ter um impacto significativo no controle emocional e comportamental em indivíduos jovens. As alterações encontradas pelos pesquisadores estão associadas com células gliais, como astrócitos e micróglia, que apresentam interação próxima e dinâmica com os neurônios, pois são fundamentais no controle da comunicação celular, metabolismo e plasticidade. Portanto o suicídio deve ser levado a sério, uma vez que pessoas depressivas com ideação suicida apresenta alteração na conexão sináptica entre os neurônios, prejudicando o seu estado de ânimo (Arantes, 2024).
3.1. PRINCIPAIS PLANTAS MEDICINAIS E FITOTERÁPICOS NO TRATAMENTO DA DEPRESSÃO COMO PREVENTIVO DO SUICÍDIO NA COMPETÊNCIA DO BIOMÉDICO.
A Resolução CFBM nº 327/2020 regulamenta que o biomédico poderá exercer qualquer uma das Práticas Integrativas e Complementares em Saúde, a partir da apresentação do certificado de curso reconhecido e com carga horária mínima pré-estabelecida. Sendo assim, a fitoterapia pode ser praticada pelo profissional, desde que o comprove certificação de 360 horas na área (Conselho Federal de Biomedicna,2020).
Há várias plantas medicinais e fitoterapia empregada para tratar a depressão com finalidade de aumentar o déficit de neurotransmissores químicos do cérebro (noradrenalina, dopaminas, serotonina). Portanto nesta pesquisa apenas quarto plantas medicinais e fitoterápica estão envolvidos neste processo. A utilização de plantas medicinais em favor da humanidade, é uma prática antiga. Há relatos de uso desde para a alimentação, como também para fins paliativos e curativos de doença. O uso dessas plantas medicinais auxilia no tratamento, cura e prevenção de doenças, por isso são um dos remédios mais antigos. O uso de plantas medicinais pelos brasileiros é oriundo de raízes culturais, onde o conhecimento empírico é repassado de geração para geração. Esse fato se alia à vasta diversidade de espécies vegetais e biomas, bem como, à riqueza étnica cultural, disponível no Brasil. Embora os tratamentos à base de plantas não sejam completamente isentos de efeitos secundários, são muitas vezes vistos como um complemento ou alternativa aos tratamentos tradicionais e, por isso, são objeto de estudos para avaliar a segurança, uma vez que estas substâncias podem levar a resultados mais favoráveis (Moraes e Rezende, 2020). Na figura 04 está descrito diferente plantas medicinais e suas caraterísticas de ações farmacológicas, seus efeitos adversos, suas contraindicações em relação a sua indicação terapêutica para o tratamento específico da depressão.
Pacheco etal (2021) em sua pesquisa sobre planta medicinais e fitoterapia descreve que a Crocus sativus L., conhecido popularmente como açafrão do oriente, Açafrão-oriental, açafrão-verdadeiro ou flor-de-Hércules, pertence à família das Iridaceae. Purifarma, (2020) descreve a composição química do açafrão do oriente e suas indicações: Glucosídeos (picrocrocina); licopeno; zeaxantina; carotenoides (crocina); flavonoides; óleo essencial (safranal). (Extrato padronizado à 0,3% de Safranol). Indicações: Auxília no gerenciamento do peso reduzindo a compulsão alimentar; ajuda a controlar a saciedade pela inibição da recaptação de serotonina; colabora para diminuir a ansiedade e os sintomas de estresse; contribui para diminuir a vontade de ingerir doces; favorece a melhora dos sintomas da TPM (tensão pré-menstrual); auxilia no efeito cardioprotetor pela ação antioxidante
Figura 04: Diferenciação das plantas medicinais utilizado no tratamento da depressão.

Fonte: Pacheco et al (2021).
Pacheco etal (2021) relata que os resultados deste estudo indicam a eficácia de Crocus sativus no tratamento da depressão leve a moderada. Florien, (2016) cita a dosagem e modo de usar -extrato seco padronizado 0,3%: 90 mg, 2 vezes ao dia. É comum encontrar em países como a Índia, Itália, Espanha, Grécia ou Irão, visto que, são climas parcialmente secos. O açafrão verdadeiro é obtido através dos estigmas das flores que são reduzidos a pó. Pacheco etal (2021) cita que o açafrão possui diversos componentes voláteis e não voláteis, cada um sendo responsável pela cor, sabor e aroma. Porém, a principal composição responsável pelas ações antidepressivas é a crocetina. Tendo em vista, que a crocetina é distribuída através de ligações de albumina, que ao ocupar a ligação dos ácidos graxos, sendo capaz de passar pela barreira hematoencefálica (BHE). Com isso, aumenta a inibição da recaptação de monoaminas, tais como: dopamina, norepinefrina e 5-hidroxitriptofano. Além disso, possui ação agonista do receptor GABA-A e antagonista do receptor N-metil D-Aspartat (Pacheco etal, 2021).
Hypericum perforatum L. Conhecida popularmente como erva-de-são-joão, essa espécie pertence à família Guttiferae e possui em sua composição química hipericina e hiperforina que são responsáveis pela atividade antidepressiva, também a função de indução de enzimas hepáticas. Foi concluído que o extrato da erva-de-são-joão é mais eficiente em comparação com fluoxetina. A dose é de 300mg ao dia. (Pavanelli e Povh, 2021). Hypericum perforatum pertence à família Hypericaceae, é uma erva que vive vários anos sendo de distribuída na Europa, Ásia, Norte da África e Estados Unidos. É conhecido como hypericum, alecrim selvagem, orelha de gato, arruda de São Paulo, arruda do campo e erva de São João. Sua característica é que o tamanho médio das plantas é de 50cm, e o tamanho máximo pode chegar a cerca de 1m. É constituída por flores amarelas, pentâmeros e pequenas com pequenas manchas pretas com pigmentos marrom-avermelhados. Cresce em áreas ensolaradas, secas e até arenosas de sua origem na Eurásia. Suas folhas contêm glândulas pequenas e translúcidas, os caules são arredondados e as raízes têm consistência lenhosa e resistente (Baiense e Carvalho, 2023).
Panax ginseng exerce efeitos semelhantes aos antidepressivos, suprimindo a resposta neuroinflamatória e regulando positivamente a sinalização do fator 2 relacionado ao fator reitorize 2 (dois) nuclear na amígdala. Tomados em conjunto, nossos achados sugerem que o extrato de Panax ginseng (PGE) exerce efeito antidepressivo da depressão induzida por estresse crônico e por atividades antineuroinflamatórias e antioxidantes (fator nuclear eritróide 2 relacionado ao fator 2 / ativação da heme oxigenase-1) inibindo o mecanismo do eixo hipotálamo-hipófise-adrenal (Choi etal, 2018). A posologia é realizada por decocção: 0,5 grama em 200 mL de água. Utilizar uma xícara de 1 a 3 vezes ao dia. Utilizar por no máximo três meses. Deverá haver cautela no uso concomitante com psicotrópicos, anti-hipertensivos, cardiotônicos, anticoagulantes, hipoglicemiantes, contraceptivos e repositores hormonais. Cautela ao usar em gestantes e lactantes (Bezerra etal, 2021). Ginseng é uma erva medicinal que tem sido usada há milhares de anos na medicina tradicional chinesa. É uma planta perene que pertence à família Araliaceae e cresce em climas frios em todo o mundo, incluindo China, Coréia, Japão e América do Norte. No Brasil há o ginseng brasileiro é chamado de Pfaffia paniculata comparado ao ginseng dos coreanos (Chiabi, 2024). A Pfaffia paniculata é nativa da América do Sul, principalmente do Brasil, abrange a bacia Amazônica, os estados de Minas Gerais, São Paulo, Mato Grosso, Goiás, Paraná e Santa Catarina. Encontrada nos países Equador, Sul da Argentina, Panamá, Paraguai, Peru e Venezuela. A P. Paniculata tem a capacidade de estimular e tonificar o organismo, eliminando a fadiga física e mental, aliviando estados de estresse e depressão, estabilizando o sistema cardiovascular, estimulando o processo circulatório e aumentando o número de glóbulos vermelhos, consequentemente aumentando a taxa de hemoglobina. Possui também ação hipoglicemia, além de potencializar a ação da insulina e do estrogênio (Coqueiro etal, 2017).
Rhodiola rosea L. Conhecida popularmente como radiola ou raiz-dourada, pertencente à família Crassulaceae, é uma planta que vem sendo estudada por seu potencial fitoterápico para utilização no tratamento de depressão, pois apresenta competência antidepressiva. Seu efeito é mais fraco quando comparado à sertralina, porém possui menos efeitos adversos conhecidos, sendo uma alternativa de tratamento para pacientes com depressão leve a moderada. O extrato da planta contém o composto 5-hidroxitriptofano (5-HTP), precursor da serotonina e noradrenalina capaz de inibir a monoamina oxidase A e B e estimular a liberação de dopamina no corpo humano (Pavanelli e Povh, 2021). Quanto a posologia R. rosea L 340 mg/dia. (Baiense e Carvalho, 2023).
Gouvea e Simionato (2018) descreve em seu trabalho cientifico que o Alecrim (Rosmarinhos officinalis): Tonificante muito útil para fadiga crônica e exaustão por excessos intelectuais ou físicos. Nomes populares: Rosmarino, rosmarinho, alecrim-de-jardim, alecrim-de-cheiro, alecrim-da-horta, alecrim-rosmarinho, rozmarin, rosmarino, erva-da-graça, etc. Origem ou Habitat: o alecrim vegeta espontaneamente em terrenos pedregosos e arenosos no litoral dos países mediterrâneos, entre o norte da África e sul da Europa. A espécie está aclimatada ao Brasil, sendo cultivada em hortas e jardins. Características botânicas: Subarbusto lenhoso, ereto, pouco ramificado, perene medindo cerca de 1,5 m de altura. Folhas com 1,3 – 4 cm de comprimento e 0,1 – 0,3 cm de largura, lanceolada, opostas cruzadas, sésseis simples, lineares, coriáceas, com margens recurvadas, face superior verde rugosa, face inferior esbranquiçada. Inflorescências axilares, do tipo racemo, flores azuladas, pequenas, cerca de 1 cm de comprimento. Uso popular: Planta amplamente utilizada na medicina popular em Florianópolis como condimento alimentar, para afastar insetos, em distúrbios menstruais, alívio de tosse, como antiespasmódico, analgésico, diurético, tônico, calmante, alívio de flatulências, problemas hepáticos, problemas renais, distúrbios estomacais, dores de cabeça, bronquites e asma. Usado externamente para lavagem de feridas, afecções do couro cabeludo e em banhos para dores musculares e articulares. Externamente, a infusão preparada com as folhas é usada para a lavagem de feridas, afecções do couro cabeludo, em olho vermelho em pessoas com pterígio, em banhos para dores musculares. Já a tintura preparada com as folhas e álcool de cereais ou cachaça é usada para dores musculares e articulares, depressão (Gonzáles et al, 2019). Alecrim contém flavonóides são indicados por possuírem efeitos antidepressivos e menos efeitos adversos do que os antidepressivos tricíclicos. É um componente nutricional vital dos alimentos. São utilizadas suas folhas, que podem ser consumidas diretamente no alimento ou em forma de chá. Efeitos colaterais como náuseas, vômitos e irritação nos rins podem aparecer quando consumido em excesso. É contraindicado a grávidas e lactantes, também em caso de sensibilidade intestinal. A dosagem recomendada é de 4g por dia. Suas indicações são para dispepsia, síndrome metabólica e como anti-inflamatório. Um flavonoide que o alecrim possui, tem demonstrado associação benéfica contra depressão. Em forma de chás Infusão. Utilizar 1 a 4 xícara de chá ao dia (Roberto, 2018).
- CONTIRUIÇÃO DA SOCIOLOGIA PARA A PESQUISA DO SUICÍDIO NA ÁREA DA SAÚDE:
A sociologia tem uma contribuição significativa para a pesquisa em saúde, especialmente na compreensão das questões sociais que afetam a saúde das pessoas. Aqui estão algumas maneiras pelas quais a sociologia contribui para essa área a) Rabisco (2023) cita a Desigualdades Sociais e Saúde: A sociologia ajuda a entender como as desigualdades sociais, como pobreza e exclusão social, influenciam a saúde das pessoas. Isso inclui o acesso a serviços de saúde, condições de vida e fatores socioeconômicos; portanto tais fatores sociais podem influenciar o suicídio; b) Relação entre Saúde e Ambiente: Os sociólogos estudam como o ambiente social e físico onde as pessoas vivem afeta sua saúde. Isso pode incluir fatores como o acesso a alimentos saudáveis, condições de moradia e exposição a poluição; c) Nunes e Rabisco concordam que Representações Sociais da Saúde e Doença são campos de estudos da sociologia e saúde e pode ser fatores de risco sociais para suicídio: A sociologia investiga como a saúde e a doença são percebidas e compreendidas pela sociedade. Nunes (2009), relata que isso inclui estigmas associados a certas doenças e como essas percepções influenciam o tratamento e a prevenção; d) Para Rabisco (2023) a Políticas Públicas de Saúde: A sociologia também analisa o impacto das políticas públicas na saúde da população. Isso pode incluir a eficácia de programas de saúde, a implementação de políticas de prevenção e tratamento, e como essas políticas afetam diferentes grupos sociais; e) Nunes (2009) cita a Relações entre Profissionais de Saúde e Pacientes: A sociologia estuda a interação entre profissionais de saúde e pacientes, ajudando a entender como essas relações afetam os resultados de saúde e a satisfação dos pacientes.
Portanto essas contribuições da sociologia ajudam a promover uma visão mais ampla e integrada da saúde, considerando fatores sociais, culturais e econômicos correlacionado com o suicídio.
- CONSIDERAÇÕES FINAIS:
Diante das evidencias cientificas apresentado sobre o tema desta pesquisa, o uso de plantas medicinas e fitoterapia é um dos tratamentos alternativo e multiprofissionais da área da saúde contra a depressão com ou não ideação de suicida, pois as plantas medicinais e fitoterapia é uma prática da medicina tradicional que auxilia no tratamento convencional. Portanto as plantas medicinas e fitoterapia contribuem para manter a elevação dos neurotransmissores químicos da sinapse como serotonina, dopamina e noradrenalina, melhorando o quadro clinico do transtorno de humor depressivo e suprimindo o pensamento de suicídio. Esta pesquisa responde os objetivos e as perguntas desta pesquisa que são: objetivos, é determinar os fatores de risco da depressão em adolescente e jovem que podem desencadear o suicídio. Determinar quais plantas medicinais e fitoterápicos são indicadas no tratamento alternativo e sintomático da depressão para dar suporte a prevenção do suicídio, sendo de prescrição biomédica dentro de suas competências jurídicas profissionais, porém há plantas medicinais e fitoterápicos que são de competência médica em prescrever como valeriana e kaka-kava, portanto biomédicos e médicos trabalham de forma multiprofissionais em benefícios da saúde centrado na pessoa. Quanta a pergunta desta pesquisa, a resposta encontra no desenvolvimento desta investigação em seu marco teórico, pois as perguntas são: A depressão maior tem relação com o suicídio (transtorno de humor) em adolescente e jovem na faixa etária de 15 a 29 anos? Há tratamento na competência da biomedicina no uso de plantas medicinais e fitoterapia ao combate a depressão com pensamento de idealização suicida? Sim, a prescrição de plantas medicinais e fitoterapia está regulamentada pelo conselho federal de biomedicina. Por outro lado, a hipótese desta pesquisa coincide com resultado do desenvolvimento da pesquisa, pois nesta investigação há relatos científicos em que o gênero masculino tem menor comportamento de ideação suicídio em relação ao gênero feminino, porém é o gênero masculino que apresenta maior quantidade de suicídio consumado. Dessa forma Pacheco etal (2021) concorda que a procura pela utilização de plantas medicinais com forma farmacológica vem crescendo, visto que, é uma alternativa que causa menos efeitos colaterais em comparação aos medicamentos sintéticos, além, de serem acessíveis em relação ao custo. Portanto conclui que a depressão tem relação com suicídio e por isso todos os profissionais da saúde, de forma multidisciplinar devem dar um acolhimento diferenciado a essa população específica desta investigação, assim cumpri a missão de salvar vidas brasileira com aplicação de plantas medicinais e fitoterapia eficazes.
REFERÊNCIAS:
- ALMEIDA ETAL. Fatores de risco e proteção para tentativa de suicídio na adultez emergente. Disponível em: < https://www.scielosp.org/article/csc/2018.v23n11/3767-3777/#>. Acesso em 02 Janeiro de 2025.
- ALEXNDRINO, A, R. O suicídio da razão. 2018. Disponível em:< https://teologiabrasileira.com.br/o-suicidio-da-razao/>. Acesso em 29 de Julho de 2024.
- ALVES ETAL. Uso do gaba como possível biomarcador para depressão e suicídio: uma revisão sistemática.2021. Disponível em: < https://www.proceedings.blucher.com.br/article-details/uso-do-gaba-como-possvel-biomarcador-para-depresso-e-suicdio-uma-reviso-sistemtica-36806>. Acesso em 03 de Agosto de 2024.
- ARANTES, J, T. Estudo identifica alterações moleculares em pessoas que cometeram suicídio. Disponível em: < https://www.cnnbrasil.com.br/saude/estudo-identifica-alteracoes-moleculares-em-pessoas-que-cometeram-suicidio/>. Acesso em 01 de Agosto de 2024.
- BAÉRE E ZANELLO. O gênero no comportamento suicida: Uma leitura epidemiológica dos dados do Distrito Federal. 2018. Disponível em: http://pepsic.bvsalud.org/pdf/epsic/v23n2/a08v23n2.pdf. Acesso em 27 de Julho de 2024.
- BELTRAME, B. Sintomas de depressão na adolescência e principais causas. 2023. Disponível em: < https://www.tuasaude.com/depressao-na-adolescencia/#:~:text=A%20depress%C3%A3o%20na%20adolesc%C3%AAncia%20pode%20ser%20desencadeada%20por,no%20corpo%2C%20como%20crescimento%20de%20p%C3%AAlos%20ou%20seios>. Acesso 29 de Julho de 2024.
- BEZERRA ETAL. Uso de plantas medicinais e fitoterápicos como terapia alternativa no tratamento de distúrbios emocionais: uma revisão narrativa da literatura. 2021. Disponível em: < https://repositorio.animaeducacao.com.br/items/fd2db96f-4e0c-403e-b6c6-2d004aa6e31a>. Acesso 01 agostos 2024.
- BRAGA ETAL. Depressão na adolescência: a trajetória que pode levar os jovens ao suicídio. 2019. Disponível em: <https://www.nucleodoconhecimento.com.br/wp-content/uploads/2019/09/depressao-na-adolescencia.pdf>. Acesso em 01 de Agosto de 2024.
- BRASIL, M, S. Depressão. 2024. Disponível em: < https://www.gov.br/saude/pt-br/assuntos/saude-de-a-a-z/d/depressao>. Acesso em 1 de Agosto de 2024,
- BRASIL, MINISTÉRIO DA SAÚDE. Na América Latina, Brasil é o país com maior prevalência de depressão. 2022. Disponível em: < https://www.gov.br/saude/pt-br/assuntos/noticias/2022/setembro/na-america-latina-brasil-e-o-pais-com-maior-prevalencia-de-depressao>. Acesso 01 de agosto de 2024.
- FLORIEN, FITOTERAPIA. Crocus sativus. 2016. Disponível em: < https://florien.com.br/wp-content/uploads/2016/06/CROCUS-SATIVUS.pdf>. Acesso em 22 de Julho de 2024.
- CHIABI, M. Explorando os Segredos do Ginseng: Uma Jornada para o Bem-Estar. 2024. Disponível em:< https://blog.cicloorganico.com.br/alimentacao/o-que-e-e-para-que-serve-giseng-2/>. Acesso em 02 agosto de 2024.
- CHOI ETAL. Panax ginseng exerts antidepressant-like effects by suppressing neuroinflammatory response and upregulating nuclear factor erythroid 2 related factor 2 signaling in the amygdala. 2018. Disponível em: < https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5766696/>. Acesso em 01 agosto 2021.
- CHACHAMOVICH ETAL. Quais são os recentes achados clínicos sobre a associação entre depressão e suicídio?2009. Disponível em: < https://www.scielo.br/j/rbp/a/dxgMC7xdVYNzdmsTk6v5R8h/>. Acesso Em 26 de Julho de 2024.
- BRASIL, MINISTÉRIO DA SAÚDE, Portaria nº. 971, de 03 de maio de 2006. Aprova a Política Nacional de Práticas Integrativas e Complementares (PNPIC) no Sistema Único de Saúde. 2006. Disponível em: < https://crfce.org.br/wp-content/uploads/2018/09/Portaria-n%C2%BA-971-de-3-de-maio-de-2006.pdf>. Acesso em 04 de agosto de 2024.
- BRUNA, M, H, V. Depressão. 2023. Disponível em: < https://drauziovarella.uol.com.br/doencas-e-sintomas/depressao/>. Acesso em 01 de agosto de 2023.
- COQUEIRO ETAL. Caracterização das propriedades funcionais da Pfaffia paniculata (Martius) Kuntze. 2017. Disponível em: < https://revista.ufrr.br/hd/article/view/7478/3667>. Acesso em 28 de Julho de 2024.
- DIMER, L, M. Utilização de biomarcadores imunorregulatórios no diagnóstico e acompanhamento do transtorno depressivo maior: revisão bibliográfica.2022. Disponível em: < https://periodicos.unesc.net/ojs/index.php/Inovasaude/article/view/6288/5810>. Acesso de 02 de Agosto de 2024.
- G1. Medicina: por que o suicídio nesse curso é tão comum? 2018. Disponível em: < https://g1.globo.com/sp/vale-do-paraiba-regiao/especial-publicitario/quero-bolsa/bolsas-de-estudo/noticia/2018/08/22/medicina-por-que-o-suicidio-nesse-curso-e-tao-comum.ghtml>. Acesso em 24 de Julho de 2024.
- GANZALES ETAL. Horto didáticos de planta medicinais da HUCC: Alecrim. 2019. Disponível em: https://hortodidatico.ufsc.br/alecrim/. Acesso em 01 agosto de 2024.
- IEPS. Depressão entre jovens de 18 a 24 anos aumentou para 11,1% em 2019, segundo pesquisador do IEPS. 2024. Disponível em: https://ieps.org.br/depressao-entre-jovens-de-18-e-24-aumentou-para-111-em-2019-segundo-pesquisador-do-ieps%EF%BF%BC/. Acesso em 01 agosto de 2024.
- GOUVEIA E SIMIONATO. Memento fitoterápico para prática clínica na ab. 2018. Disponível em :< https://fitoterapiabrasil.com.br/sites/default/files/documentos-oficiais/memento_final-florianopolis-sc.pdf: Acesso em 20 de julho de 2024.
- LEAL e CAPOBIANCO. Utilização de fitoterápicos no tratamento da depressão. Disponível em: < https://revistas.unilago.edu.br/index.php/revista-cientifica/article/view/594>. Acesso 01 de agosto de 2024.
- LOFER E FILHO. Genética e fisiopatologia dos transtornos depressivos. Disponível em:< file:///C:/Users/celio/AppData/Local/Microsoft/Windows/INetCache/IE/BANBCRGT/Depress%C3%A3o__etiologia,_manifesta%C3%A7%C3%B5es_cl%C3%ADnicas,_diagn%C3%B3stico_e_tratamento[1].pdf>. Acesso em 29 de julho de 2024.
- MARQUES, N, N, C. Depressão em adolescentes e suas Consequências. 2014. Disponível em: https://repositorio.uniceub.br/jspui/bitstream/235/5663/1/m1.pdf. > ACESSO EM 31 DE Julho De 2024.
- MILHONES, S, P. FREIAS, V, S, L. Esquizofrenia e o risco de suicídio: uma revisão integrativa. Disponível em: < http://repositoriobe.gasparvianna.pa.gov.br:8080/server/api/core/bitstreams/8f5cf8f1-e9dd-427e-9263-0486294ad083/content> Acesso em 12 de Dezembro de 2024.
- MELO, S. Pessoas com pensamentos suicidas apresentam um padrão químico no sangue: A precisão do diagnóstico foi de cerca de 90%, de acordo com pesquisadores. 2023. Disponível em: < https://catracalivre.com.br/saude-bem-estar/pessoas-com-pensamentos-suicidas-apresentam-um-padrao-quimico-no-sangue/>. Acesso em 28 de julho de 2024
- MOUTIER, C. Comportamento suicida.2023. Disponível em: < https://www.msdmanuals.com/pt-br/casa/dist%C3%BArbios-de-sa%C3%BAde-mental/comportamento-suicida-e-automutila%C3%A7%C3%A3o/comportamento-suicida>. Acesso em 27 de Julho de 2024.
- MORAES E REZENDE. Abordagem terapêutica da ansiedade com Fitoterápicos: o que temos oficialmente? 2020. Disponível em: < https://farmacoclinica.uff.br/wp-content/uploads/sites/237/2020/08/LIGA-01-Final-Abordagem-terapêutica-da-ansiedade-com-Fitoterápicos-REV-23-06-2020.pdf>. Acesso em 02 de agosto de 2024.
- NEW BRASIL, BBC. Por que homens se matam mais que mulheres?, questiona jovem que esteve à beira do suicídio. 2014. Disponível em:< https://www.bbc.com/portuguese/noticias/2014/03/140318_suicidio_masculino_mv>. Acesso em 25 de Julho de 2024.
- NUNES, E,D. Goffman: contribuições para a Sociologia da Saúde. Disponível em:< https://www.scielo.br/j/physis/a/SW9ck5Kk6d7BBtzNsvvNQMh/>. Acesso dia 03 de janeiro de 2025.
- OPAS. Saúde mental dos adolescentes. 2024. Disponível em: < https://www.paho.org/pt/topicos/saude-mental-dos-adolescentes. > Acesso em 29 de julho de 2024.
- OPAS1. Depressão. 2024. Disponível em: < https://www.paho.org/pt/topicos/depressao#:~:text=A%20depress%C3%A3o%20%C3%A9%20resultado%20de%20uma%20complexa%20intera%C3%A7%C3%A3o,trauma%20psicol%C3%B3gico%29%20s%C3%A3o%20mais%20propensas%20a%20desenvolver%20depress%C3%A3o>. Acesso em 24 de julho de 2024.
- PURIFARMA. Extrato Crocus sativus 0,3%. 2020. Disponível em: < http://www.lepuge.com.br/Arquivos/Produto/crocus-sativus.pdf>. Acesso em 27 de julho de 2024.
- PACHECO ETAL. Uso de plantas medicinais no tratamento da depressão e seus benefícios. 2021. Disponível em:< https://periodicorease.pro.br/rease/article/view/2270>. Acesso em 27 de julho de 2024.
- PAÚL, FERNANDA. Depressão de adolescentes é hoje mais frequente e tem maior risco de suicídio. 2023. Disponível em: < https://g1.globo.com/saude/noticia/2023/03/13/depressao-de-adolescentes-e-hoje-mais-frequente-e-tem-maior-risco-de-suicidio.ghtml>. Acesso em 01 de Agosto de 2023.
- POLAKIENNICZ, R. A depressão e a ligação com o suicídio [Setembro Amarelo]. 2021. Disponível em: < https://pebmed.com.br/setembro-amarelo-a-depressao-e-a-ligacao-com-o-suicidio/>. Acesso em 01 agosto de 2024.
- RABISCO. Sociologia na Saúde: Compreendendo a Contribuição.Disponível em: https://rabiscodahistoria.com/qual-a-contribuicao-da-sociologia-para-a-saude/. Acesso em 02 de janeiro de 2025.
- ROBERTO, P, M. Nutrientes e compostos bioativos de alecrim, manjericão e hortelã frescos, desidratados e de suas infusões quente e gelada. 2018.disponível em: < https://1library.org/document/qo5wjl7m-nutrientes-compostos-bioativos-manjeric%C3%A3o-hortel%C3%A3-frescos-desidratados-infus%C3%B5es.html>. Acesso em 10 de junho de 2024.
- SANAR, A, C. Depressão: etiologia, manifestações clínicas, diagnóstico e tratamento. 2024. Disponível em: < https://sanarmed.com/resumo-depressao-ligas/>. Acesso em 29 de Julho de 2024.
- SCHMIDT, PAULA MICHELE DA SILVA. Biomarcadores de transtornos psiquiátricos. 2022. Disponível em: < https://oasisbr.ibict.br/vufind/Record/UCPe_f7eb00fc5e63c4fa3e4f2dbadaa3fc11>. Acesso em 02 de agosto de 2024.
- VALADARES, S, F, V, S. Fatores psicossociais associados a comportamentos autolesivos e a ideação suicida em adolescente. 2018. Disponível em < https://repositorio.ul.pt/bitstream/10451/37929/1/ulfpie053320_tm.pdf>. Acesso em 31 de julho de 2024.
